Pre a proti „managed care“
Dátum: 20.12.2011
Problémy v zdravotníctve sa dajú riešiť aj inak, než nalievaním peňazí
Pri hľadaní riešení problémov v zdravotníctve často počuť argument, že štát má platiť viac. Jeho váhu spochybňuje zlý stav verejných financií, ale čiastočne aj medzinárodné ukazovatele, podľa ktorých dávame na zdravotníctvo z verejných zdrojov zhruba rovnako alebo aj viac ako nám podobné štáty. Vo verejnej diskusii oveľa menej zaznieva iná, systémová možnosť, ako odbúrať zbytočnú a duplicitnú starostlivosť, lepšie organizovať liečbu a prevenciu a motivovať pacientov aj poskytovateľov k zodpovednejšiemu správaniu. Touto možnosťou, už vyskúšanou vo svete, je tzv. „managed care“, čiže riadená starostlivosť.
Najskôr však pár čísel k tomu, či štát dáva do zdravotníctva dosť peňazí. Podľa OECD šlo na Slovensku v roku 2009 do zdravotníctva 14,4% verejných zdrojov, kým priemer OECD bol 15%. V ČR to bolo 15,4%, v Poľsku 11,9%, v Maďarsku 10,1%, v Estónsku 11,7% a v Slovinsku 13,8%. Podobné výsledky ukazujú aj porovnania verejných výdavkov na zdravotníctvo v pomere k HDP, či na hlavu. Treba pritom upozorniť, že tieto ukazovatele sú spoľahlivo porovnateľné len pre podobne bohaté štáty. V bohatších krajinách sú čísla zvyčajne vyššie a to aj vzhľadom na luxusný charakter časti zdravotníckych produktov, ktorých podiel na spotrebe stúpa spolu s príjmom.
Verejné výdavky na zdravotníctvo v pomere k celkovým verejným výdavkom
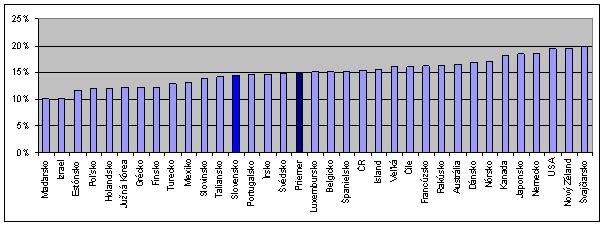
Zdroj: prepočet INEKO podľa údajov OECD za rok 2009 (Holandsko – 2002; Grécko – 2007; Turecko, Portugalsko, Austrália, Japonsko – 2008)
Verejné výdavky na zdravotníctvo, 2009
| - | % HDP | na hlavu, USD, PPP | % celkových ver. výdavkov |
|---|---|---|---|
| Slovensko | 5,99% | 1369,277 | 14,44% |
| ČR | 6,92% | 1769,452 | 15,41% |
| Maďarsko | 5,19% | 1053,116 | 10,11% |
| Poľsko | 5,32% | 1006,058 | 11,94% |
| Slovinsko | 6,80% | 1893,129 | 13,80% |
| Estónsko | 5,28% | 1049,034 | 11,66% |
| Priemer OECD | 6,95% | 2273,19 | 15,02% |
Zdroj: OECD, prepočet INEKO
PPP – po prepočte podľa parity kúpnej sily
Namiesto hľadania zdrojov tam, kde nie sú, sa treba zamerať na systémové zmeny. Jednou z nich je práve spomínaná riadená starostlivosť. Myšlienka spočíva v koordinovaní čerpania zdravotnej starostlivosti na základe spolupráce medzi poisťovňou a poskytovateľom a/alebo zavádzaním motivácií pre poskytovateľov aj pacientov tak, aby niesli spoluzodpovednosť za celkové náklady na zdravotnú starostlivosť.
Vo svete existuje mnoho programov riadenej starostlivosti, ktoré sa líšia najmä v ponúkaných tovaroch a službách a v miere striktnosti pri výbere poskytovateľa. Najmä staršie programy umožňujú pohyb pacientov mimo partnerskej zmluvnej siete poskytovateľov len na odporučenie všeobecného lekára, alebo ak si pacient priplatí z vlastného vrecka. Moderné sú motivačné programy, v ktorých pacienti získavajú isté benefity, pokiaľ využívajú partnerských poskytovateľov. Ak idú mimo partnerskej siete, strácajú možnosť získať benefity. Nie je pritom výnimkou, že pacient má garantovaný status quo, čiže vstup do programu riadenej starostlivosti mu môže priniesť len výhody bez prípadných penalizácií.
Hlavné výhody riadenej starostlivosti:
- Môže zvýšiť efektívnosť poskytovania zdravotnej starostlivosti, t.j. napríklad za menej peňazí zabezpečiť rovnaký objem a kvalitu, resp. za rovnaký objem peňazí väčší objem a vyššiu kvalitu poskytnutej starostlivosti. Dosiahnuť sa to dá najmä vďaka spoluzodpovednosti poskytovateľov aj pacientov za celkové náklady na zdravotnú starostlivosť.
- Rieši motiváciu poskytovateľov a dodávateľov liekov umelo zvyšovať náklady na liečbu (napr. nadbytočným počtom výkonov, duplicitnými vyšetreniami, nedostatkom prevencie, predpisovaním drahších liekov ak sú dostupné lacnejšie alternatívy, atď.).
- Čiastočne rieši problém informačnej asymetrie – lepšie informovaná poisťovňa má lepší dohľad nad poskytovaním zdravotnej starostlivosti a môže tak obmedziť možné negatívne dôsledky plynúce z informačnej výhody poskytovateľa voči pacientovi pri rozhodovaní o jeho liečbe.
Hlavné riziká:
- Ak nefunguje súťaž medzi poisťovňami, resp. štátna regulácia (napr. dohľad nad kvalitou liečby a jej vymáhanie), resp. ak je na trhu poskytovanej zdravotnej starostlivosti vysoká informačná nerovnosť (t.j. pacient nemá na rozdiel od poskytovateľa alebo poisťovne dostatočné informácie o cene a kvalite liečby) môže dochádzať k poklesu nákladov na úkor kvality (napr. tzv. podliečovaním pacientov).
- Užším previazaním poisťovní a poskytovateľov a tiež poskytovateľov navzájom (integrácia na vertikálnej aj horizontálnej úrovni) a prílišným viazaním pacienta k danej poisťovni môže dôjsť k zhoršeniu súťaže, resp. k vzniku monopolných štruktúr na trhu poskytovateľov aj poisťovní.
- Z pohľadu pacienta môže dôjsť k zhoršeniu podmienok pri výbere ním preferovaného poskytovateľa mimo zmluvnej siete. Miera tohto zhoršenia závisí od konkrétnej formy riadenej starostlivosti, t.j. či a za akých podmienok pacient bude mať možnosť využiť služby poskytovateľov mimo zmluvnej siete.
Na Slovensku poisťovne zatiaľ nevyužívajú komplexný systém riadenej starostlivosti, do ktorého by zapojili vybraných poskytovateľov a pacientov. Ako však vyplynulo z nášho miniprieskumu, Všeobecná zdravotná poisťovňa aj Dôvera analyzujú možnosti intenzívnejšieho zavádzania nových prvkov.
Za hlavné bariéry uplatnenia výhod riadenej starostlivosti na Slovensku považujeme vágne definovaný balík zdravotnej starostlivosti financovanej z verejných zdrojov, výrazne obmedzenú súťaž medzi poisťovňami, neefektívne riadenie najmä veľkých nemocníc, vysokú informačnú nerovnosť medzi pacientom a poskytovateľom, ako aj slabý dohľad nad kvalitou liečby a jej neefektívne vymáhanie. Odstránenie týchto bariér môže podľa nás minimalizovať spomínané riziká.
Viac si o tejto téme môžete prečítať tu.
Peter Goliaš, INEKO
Tento článok vznikol aj vďaka podpore zdravotnej poisťovne Dôvera, ktorá financuje INEKO projekt i-Health.sk.